
Dire a una persona con obesità che “basta volerlo” è clinicamente scorretto e spesso dannoso.
Questa comunicazione non solo aumenta stigma sociale e senso di colpa, ma ignora ciò che le linee guida più recenti affermano con chiarezza: l’obesità è una malattia cronica, multifattoriale e recidivante, non un difetto morale o una semplice mancanza di disciplina.
L’ EASO 2024 propone esplicitamente di considerare l’obesità come una condizione basata sull’adiposità e sulle sue complicanze, da gestire con lo stesso approccio strutturato riservato alle altre cronicità.
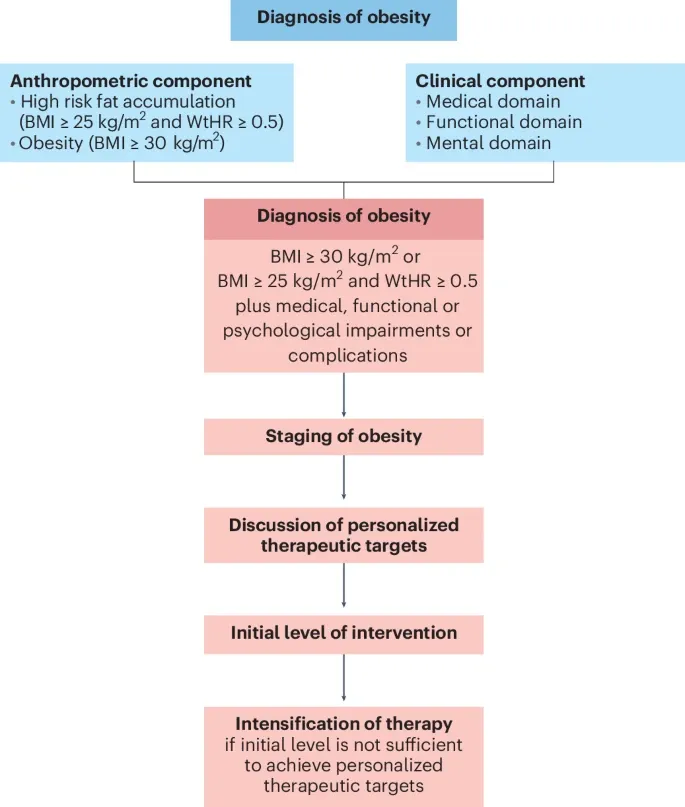
Il documento EASO 2024 suggerisce di superare la visione centrata solo sul BMI e di valutare anche la distribuzione del grasso ed eventuali complicanze metaboliche. L’obiettivo non è solo far scendere un numero sulla bilancia, ma migliorare salute e rischio cardiovascolare, aumentando qualità di vita del paziente.
Il consensus AACE 2025 utilizza il termine “adiposity-based chronic disease” e propone algoritmi strutturati di trattamento, con intensificazione progressiva quando gli obiettivi clinici non sono raggiunti. Insomma, si tratta di veri e propri percorsi a lungo termine, condivisi e personalizzati. In questa ottica, un team multidisciplinare sarà la base per garantire che il percorso porti a dei risultati degni di nota.
La linea guida canadese aggiornata nel 2025 insiste su un approccio centrato sulla persona e sulla riduzione dello stigma e del bias. Questo aspetto non è solo etico ma è clinico. Lo stigma riduce l’accesso alle cure, peggiora l’aderenza e può contribuire al peggioramento della salute.
Anziché stigmatizzare, è necessario empatizzare con il paziente con obesità e indirizzarlo in modo gentile verso un percorso funzionale alla sua condizione.
Anche sul piano del rischio cardiovascolare, il solo BMI è considerato insufficiente.
Lo statement dell’American Heart Association del 2021 evidenzia che la distribuzione del grasso, in particolare l’adiposità centrale e viscerale, è più strettamente associata a rischio cardiovascolare rispetto al peso totale.
Due persone con lo stesso BMI possono avere rischi molto diversi a seconda di dove è distribuito il tessuto adiposo e della presenza di complicanze metaboliche.

Uno dei motivi per cui la narrazione della “forza di volontà” è fuorviante è che ignora gli adattamenti biologici al calo ponderale.
Dopo un dimagrimento significativo, aumentano i segnali di fame e può inoltre ridursi il dispendio energetico per via della riduzione del Metabolismo basale (a seguito della perdita di peso).
In altre parole, il corpo tende a difendere le proprie riserve. Questo rende il mantenimento più difficile anche in presenza di impegno costante.
Le revisioni sistematiche sugli adattamenti metabolici e sul recupero di peso mostrano dei dati coerenti: il peso tende a risalire quando si riduce l’intensità del supporto nutrizionale o medico.
Non significa che gli interventi comportamentali non funzionino, ma che l’obesità ha una natura cronica e richiede continuità terapeutica.
A questo si aggiunge un ambiente che facilita l’eccesso calorico: alta disponibilità di alimenti ultraprocessati, porzioni grandi, sedentarietà, sonno ridotto e stress cronico. Una biologia predisposta all’obesità si trova a scontrarsi con un un contesto ambientale poco favorevole.
L’approccio più coerente con le evidenze è quello tipico delle malattie croniche: definire obiettivi di salute, programmare follow-up regolari, intervenire su alimentazione, attività fisica, sonno e stress, e integrare quando indicato farmaci o chirurgia bariatrica.
Infine, monitorare solo la bilancia è riduttivo. Circonferenza vita, pressione arteriosa, glicemia, profilo lipidico, qualità del sonno e funzionalità fisica sono indicatori più completi del beneficio clinico.
L’obesità va trattata come una vera e propria patologia, richiede un approccio serio, individualizzato e strutturato su più livelli. Il rischio è che la narrazione sociale sottovaluti la reale difficoltà delle persone con obesità a raggiungere un obiettivo, riducendo il tutto ad una semplice mancanza di disciplina.
I medici e i professionisti della nutrizione devono in primis combattere contro questa narrazione deleteria, indirizzando nel modo corretto i pazienti verso percorsi terapeutici adeguati.
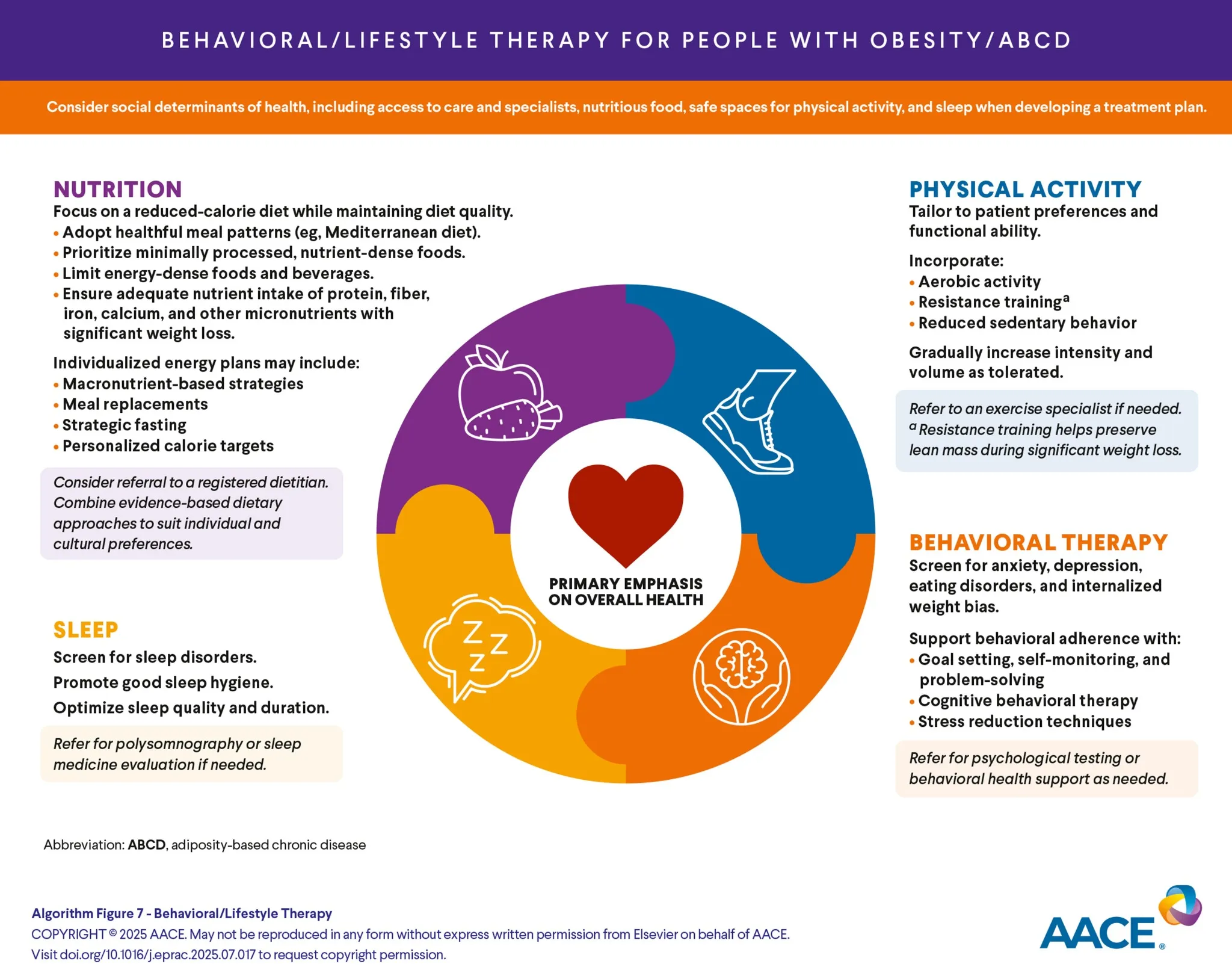
No. Alimentazione, attività fisica e sonno sono fondamentali, ma operano dentro una regolazione biologica molto complessa che può ostacolare la riduzione e il mantenimento del peso.
Perché il corpo attiva meccanismi di difesa che aumentano la fame e riducono il dispendio energetico, favorendo il recupero del peso.
No. Sono strumenti terapeutici previsti dalle linee guida per ridurre questa spinta biologica al recupero del peso e volti a migliorare gli esiti clinici nelle forme complicate di obesità.