
Nel linguaggio comune si sente spesso dire che un cibo “infiamma” oppure che una certa dieta “spegne l’infiammazione”.
Nulla di più sbagliato.
In nutrizione il tema più rilevante non è l’infiammazione acuta di un’infezione o di un trauma, ma l’infiammazione cronica di basso grado. In questo contesto, l’accumulo di grasso viscerale associato ad abitudini poco sane fanno sì che il quadro complessivo tenda a peggiorare nel tempo e in modo subdolo e silenzioso.
Il grasso viscerale è metabolicamente attivo e contribuisce a mantenere un ambiente più infiammatorio. Per questo ha poco senso ragionare in termini di alimento buono contro alimento cattivo, mentre ha molto più senso guardare al pattern alimentare complessivo, alla qualità della dieta e all’eventuale eccesso di adiposità.
È anche il motivo per cui le diete antinfiammatorie raccontate come liste rigide di cibi proibiti finiscono spesso per semplificare troppo delle situazioni ben più complesse.
La WHO ricorda che una dieta sana può avere forme diverse, ma dovrebbe basarsi in modo stabile e concreto su alimenti minimamente processati o non processati, con un buon apporto di frutta, verdura e fibre, e con meno zuccheri liberi, sodio e grassi sfavorevoli.
La American Heart Association, nelle raccomandazioni del 2026, va nella stessa direzione e invita a concentrarsi sui pattern alimentari: più vegetali, più cereali integrali, fonti proteiche più favorevoli, grassi insaturi al posto dei saturi e meno alimenti ultraprocessati di bassa qualità.
Tradotto in pratica, il bersaglio non è il singolo cibo “infiammatorio”, ma tutto ciò che peggiora il profilo generale della dieta. Quando un’alimentazione è povera di fibre, ricca di prodotti molto raffinati, zuccheri aggiunti, sodio e grassi saturi, il problema non è un alimento isolato ma l’insieme complessivo.

Una meta-analisi del 2025 su 33 studi randomizzati ha mostrato che la dieta mediterranea riduce in modo significativo alcuni marker infiammatori, in particolare hs-CRP, IL-6 e IL-17. Non tutti i marker migliorano allo stesso modo, quindi non si parla di un effetto miracoloso, ma il segnale complessivo è favorevole.
Anche due umbrella review recenti vanno nella stessa direzione. I pattern mediterraneo e vegetariano risultano i più coerenti nel mostrare un effetto favorevole sull’infiammazione di basso grado, mentre le diete più di moda, come chetogenica, paleolitica o digiuno intermittente, non mostrano al momento una superiorità convincente sui principali marker infiammatori.
Questo non significa che siano approcci sempre inutili, ma che oggi le basi più solide restano quelle meno spettacolari e vendibili.
Se l’obiettivo è ridurre il carico infiammatorio, il primo target è l’eccesso calorico che favorisce l’accumulo di grasso viscerale. Una meta-analisi del 2025 suggerisce che negli adulti con obesità una perdita di peso superiore al 5% è spesso necessaria per osservare una riduzione significativa di IL-6. È un passaggio importante, perché sposta l’attenzione dal singolo alimento al contesto metabolico che mantiene attiva l’infiammazione.
In parole semplici? Deficit energetico che porta ad una perdita di peso con riduzione del grasso viscerale.
In questa ottica, un bravo nutrizionista non limiterà la scelta alimentare, ma baserà l’intero piano sulle abitudini del paziente, inserendo anche degli alimenti potenzialmente “da evitare”.
Subito dopo viene la qualità della dieta.
Ha senso ridurre gli alimenti ultra-processati, soprattutto quelli ricchi di zuccheri aggiunti, sodio e grassi saturi, che nella pratica coincidono spesso con bevande zuccherate, dolci confezionati, snack, molti prodotti pronti a base di farine raffinate e diverse carni lavorate.
Ha senso anche ridurre i cereali se sono troppo raffinati quando prendono il posto di cereali integrali, legumi, frutta e altri alimenti ricchi di fibra.
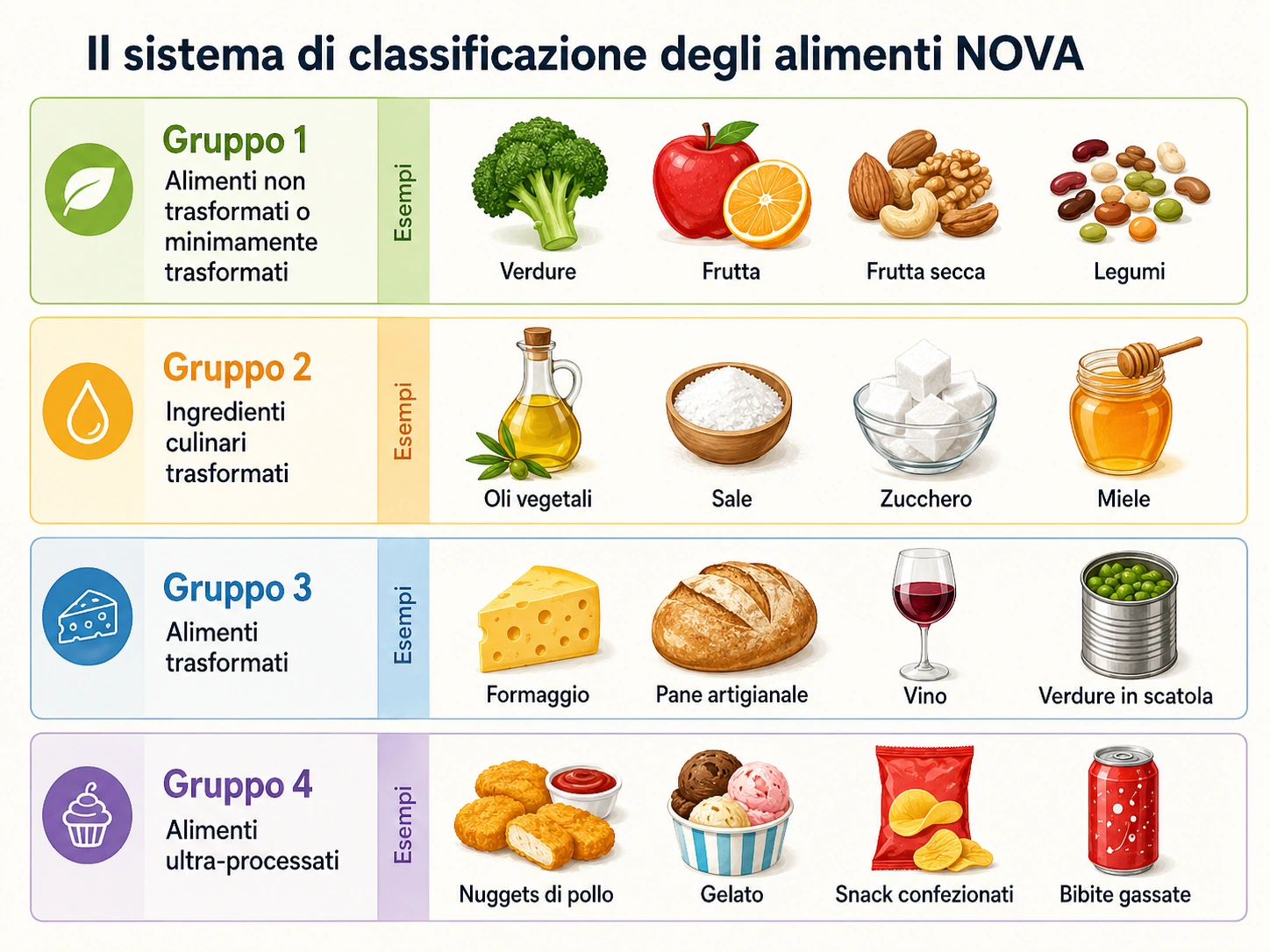
La American Heart Association ricorda che non tutti i cibi processati sono uguali e che alcuni possono rientrare in una dieta sana se ben contestualizzati.
Il problema principale riguarda soprattutto i prodotti ultra-processati con profilo nutrizionale povero di fibre, non qualunque alimento che abbia subito una lavorazione.
Un discorso simile vale per l’alcol. L’American Heart Association raccomanda di non iniziare a bere se non si beve già e di limitarlo se lo si consuma, mentre il NIAAA collega il consumo cronico pesante a un aumento della risposta infiammatoria sistemica.
L'alcol non fa mai bene, in nessun contesto. Tuttavia siamo esseri umani e un consumo saltuario può essere tollerabile in pazienti che hanno già delle abitudini sane.

Per ridurre davvero il carico infiammatorio ha più senso lavorare su un’alimentazione complessivamente migliore che eliminare a caso cibi percepiti come nemici.
Le priorità più sensate sono ridurre l’eccesso calorico che sostiene il grasso viscerale, limitare gli alimenti ultra-processati poveri dal punto di vista nutrizionale, spostarsi da carboidrati raffinati a fonti più ricche di fibra, migliorare la qualità dei grassi e limitare il più possibile il consumo di alcol.
Quello che invece ha meno senso è costruire una dieta antinfiammatoria come somma di divieti arbitrari, detox o paure alimentari. Le evidenze più solide, oggi, sostengono soprattutto pattern mediterranei o simili, sostenibili nel tempo, e un lavoro reale sulla qualità della dieta e sull’adiposità viscerale.
Più che un singolo alimento, contano soprattutto diete ricche di cibi ultra-processati, zuccheri aggiunti, grassi saturi e pochi alimenti ricchi di fibra.
Non in automatico. Se non ci sono condizioni specifiche (intolleranze o allergie), togliere intere categorie di alimenti senza motivo ha spesso poco senso.
Oggi il modello più credibile è un’alimentazione di tipo mediterraneo o simile, ricca di vegetali, legumi, cereali integrali e grassi di buona qualità.